Dermatoskopia w diagnostyce czerniaka
Dermatoskopia jest metodą obrazowania zmian skórnych za pomocą dermatoskopu. Jest on złożony ze źródła światła oraz układu optycznego, co pozwala na powtórzenie zmiany i ocenę struktur niewidocznych nieuzbrojonym okiem. Celem niniejszego artykułu jest przybliżenie wzorców i struktur widocznych w obrazie dermatoskopowym zmian melanocytarnych. W celu ułatwienia ich implementacji w codziennej praktyce przedstawiono jedne z najczęściej używanych algorytmów diagnostycznych: siedmiopunktową skalę i prognozę bez barwnika. Algorytmy diagnostyczne są pomocne w szybszej nauce dermatoskopii i podejmowaniu decyzji terapeutycznych. Jednak wiążą się one z ograniczeniami i nie znajdują zastosowania w każdej sytuacji klinicznej. Ich stosowanie wiąże się ze wzrostem czułości kosztem spadku specyficzności.
Czerniak jest nowotworem skóry wywodzącym się z komórek barwnikowych – melanocytów. Mimo że jest trzecim co do częstości występowania nowotworem skóry, po raku podstawnokomórkowym i raku kolczystokomórkowym, odpowiada za największą liczbę zgonów z powodów nowotworów skóry. Mimo że złotym standardem w rozpoznawaniu czerniaka pozostaje badanie histopatologiczne usuniętej zmiany, dzięki rozszerzeniu badania klinicznego o badanie dermatoskopowe możemy zwiększyć czułość badania powyżej 90% i jednocześnie zredukować liczbę zmian bioptowanych w celu rozpoznania jednego czerniaka [1].
Dermatoskopia jest nieinwazyjnym badaniem z wykorzystaniem dermatoskopu złożonego z układu optycznego ze źródłem światła. Większość dermatoskopów pozwala na dziesięciokrotne powiększenie ocenianej zmiany, uwidaczniając struktury zlokalizowane poniżej warstwy rogowej i pozwalając na rozpoznanie czerniaka w stadium, w którym nie prezentuje on jeszcze klinicznych cech wskazujących na złośliwy charakter zmiany. Ponadto pozwala na zwiększenie czułości i specyficzności badania przy nieznacznym przedłużeniu czasu potrzebnego na zbadanie pacjenta [2].
Przez ostatnie 30 lat opisano liczne struktury dermatoskopowe pomocne w rozpoznaniu czerniaka. Dodatkowo w celu ułatwienia nauki dermatoskopii przygotowano algorytmy diagnostyczne wykorzystujące wybrane z nich, cechujące się dużą czułością i specyficznością. Wśród nich są: siedmiopunktowa skala, algorytm chaos i wzory, prognoza bez barwnika, metoda Menziesa, algorytm CASH, dermatoskopowa reguła ABCD oraz skierowane do mniej doświadczonych lekarzy trzypunktowa skala i algorytm TADA [3].
Struktury dermatoskopowe
Podstawą diagnostyki zmian melanocytarnych jest znajomość podstawowych wzorców dermatoskopowych występujących w znamionach barwnikowych. W zmianach występujących na skórze gładkiej są to:
- typowa siatka barwnika złożona z przecinających się linii, w których otwory pomiędzy nimi są większe niż grubość linii, w kolorze brązowym, łagodnie blednąca na obwodzie zmiany;
- wzorzec typu kostki brukowej, zbudowany z globuli – owalnych struktur o średnicy przekraczającej 0,1 mm, o porównywalnej wielkości, kształcie i kolorze;
- wzorzec homogenny, z rozlanym obszarem bez charakterystycznych struktur;
- wzorzec wybuchu gwiazdy – równomiernie rozmieszczone obwodowo linie, pseudopodia lub kropki w jednym kolorze na obwodzie, z centralnie zwykle bezstrukturalnym obszarem.
- Czasami w znamionach barwnikowych możemy obserwować występowanie dwóch lub trzech z nich, tworzących wzorzec złożony [4] (ryc. 1A–5B).

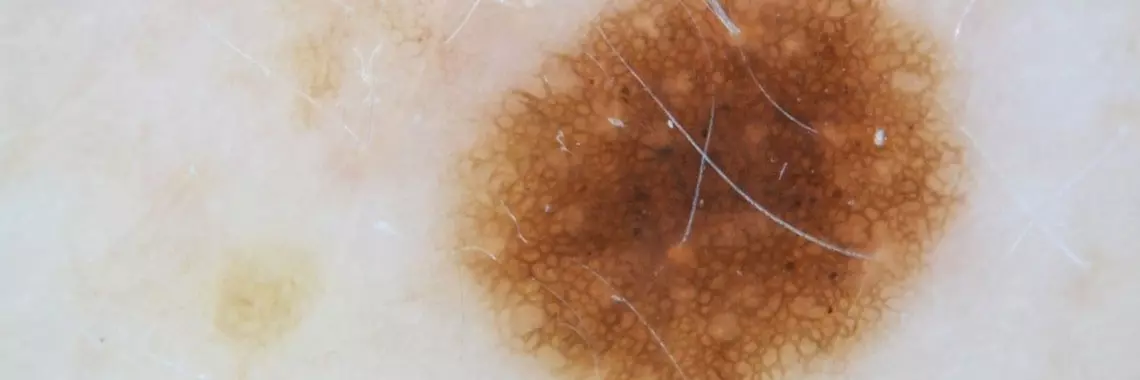
Ryc. 1. Typowa siatka barwnika w kolorze jasnobrązowym, przestrzenie pomiędzy liniami są większe niż grubość linii. Siatka barwnika delikatnie blednie na obwodzie, bez ostrego odcięcia od otaczającej skóry. Obraz typowej siatki barwnika jest charakterystyczny dla znamion nabytych u osób dorosłych

Ryc. 2. Wzorzec homogenny składa się z rozlanego obszaru pozbawionego innych wzorców. Obserwujemy go w znamieniu błękitnym

Ryc. 3A–B. Wzorzec kostki brukowej charakteryzuje się licznymi owalnymi strukturami o porównywalnej wielkości i tym samym kolorze. Jest charakterystyczny dla znamion w populacji dziecięcej (A) i znamion skórnych (B)

Ryc. 4A–B. Wzorzec wybuchu gwiazdy – regularnie rozmieszczone na obwodzenie linie promieniste (A), pseudopodia (linia promienista zakończona grudką) (B) lub rzadziej kropki, najczęściej z ciemnym obszarem bezstrukturalnym.
Wzorzec jest charakterystyczny dla znamienia Spitz

Ryc. 5A–B. Wzorzec złożony składa się z dwóch lub trzech powyższych wzorców. Powyżej wzorce globularny w centrum i siatka barwnika na obwodzie w znamieniu wrodzonym złożonym (A) oraz wzorce globularny w centrum i obwodowa siatka barwnika oddzielone obszarem bezstrukturalnym w znamieniu typu jajka sadzonego (B)
Dalszym krokiem jest poznanie struktur dermatoskopowych bezpośrednio związanych z obrazem histopatologicznym obserwowanej zmiany. Mogą one wystąpić w czerniaku, gdzie w zależności od zaawansowania nowotworu mogą być obecne struktury pojedyncze we wczesnych zmianach, natomiast w zaawansowanych zmianach obserwujemy kilka różnych struktur dermatoskopowych. Struktury zwykle występujące w zmianach złośliwych mogą być obecne również w znamionach dysplastycznych, jednakże w zmianach o niskim stopniu dysplazji zachowają one symetryczne rozmieszczenie, co ułatwia diagnozę. Należy pamiętać, że w dermatoskopii o symetrii mówimy w odniesieniu do rozlokowania struktur, a nie kształtu geometrycznego (ryc. 6A–10B).

Ryc. 6A–B. Atypowa siatka barwnika (A), siatka barwnika o różnej grubości i siatka barwnika w kolorze szarym, niebiesko-biały welon (B), zwykle występujący w uniesionych częściach zmiany

Ryc. 7A–B. Atypowy wzorzec naczyniowy. Naczynia polimorficzne (A), naczynia serpentynowate oraz helikalne i naczynia w kształcie kropek oraz obszary czerwonego zmleczenia (B), w których obserwujemy czerwony lub różowy kolor bez wyraźnie widocznych naczyń

Ryc. 8A–B. Nieregularne globule (A), globule o różnej wielkości i nieregularne kropki o nietypowym rozmieszczeniu i kolorach jasnobrązowym i czarnym (w przypadku kropek nie jesteśmy w stanie zróżnicować ich wielkości), nieregularne pseudopodia (B) zlokalizowane w części obwodu zmiany, w górnej części zmiany widoczne obwodowe globule

Ryc. 9. Nieregularne plamy – bezstrukturalne obszary zlokalizowane w innym obszarze niż centrum zmiany

Ryc. 10A–B. Obszary regresji peppering (A) to szare kropki na szaroniebieskim tle oraz bliznopodobne odbarwienie (B), białe (przypominające kość, jaśniejsze od otaczającej skóry) obszary pozbawione naczyń, w tym przypadku otoczone pepperingiem
Listę najważniejszych struktur dermatoskopowych obserwowanych w czerniaku skóry gładkiej wymieniono w tabeli 1.
Tab. 1. Najważniejsze struktury dermatoskopowe obserwowane w czerniaku skóry
| Nazwa struktury dermatoskopowej | Opis struktury |
| Nieregularne kropki | Kropki skupione poza centrum zmiany lub zlokalizowane poza liniami barwnika |
| Nieregularne globule | Globule różniące się kolorem, kształtem, rozmiarem oraz gdy odstępy pomiędzy nimi lub rozmieszczenie są asymetryczne |
| Atypowa siatka barwnika | Siatka barwnika złożona z linii o różnej grubości, kolorze lub przestrzeniach pomiędzy liniami; nieregularnie rozmieszczona siatka; siatka barwnika w kolorze szarym |
| Nieregularne plamy | Występowanie więcej niż jednej plamy (ciemne, homogenne obszary) lub plamy zlokalizowane na obwodzie zmiany |
| Niebiesko-biały welon | Nieregularna plama o niebieskawym odcieniu z białawą, matową mgiełką |
Obszary regresji:
|
|
| Spójne linie złożone z niebiesko-szarych kropek | |
| Białe obszary, jaśniejsze od otaczającej skóry (prawdziwa blizna). Co ważne, wewnątrz nie występują naczynia krwionośne. Nie należy ich mylić z hipopigmentowanymi obszarami wynikającymi z zaniku melaniny, białymi, lśniącymi strukturami | |
| Hipopigmentowane homogenne obszary | Homogenne obszary o zabarwieniu jaśniejszym niż reszta zmiany |
| Odwrócona siatka | Szerokie, powykręcane, hipopigmentowane, przecinające się linie otoczone wydłużonymi, zagiętymi globulami |
| Obszary czerwonego zmleczenia | Mlecznobiałe lub różowe homogenne obszary współistniejące z czerwonym rumieniem naczyń pozbawionych charakterystycznego rozmieszczenia |
| Obwodowe brązowe globule | Globule zlokalizowane na obwodzie zmiany |
| Linie kątowe | Szarobrązowe linie łączące się pod kątem, tworzące wielokształty |
| Pseudopodia | Zakończone owalem, zwykle zagięte, pojedyncze linie wyrastające z siatki barwnika lub na granicy homogennego obszaru |
| Białe, lśniące linie | Krótkie, delikatne, białe linie ułożone równolegle lub krzyżujące się (nieprzecinające), widoczne tylko w świetle spolaryzowanym |
| Linie promieniste | Linie promieniste rozciągające się poza zmianę |
| Owrzodzenie | Owrzodzenie widoczne jako homogenne czerwone lub pomarańczowe obszary |
Algorytmy
W celu ułatwienia zastosowania dermatoskopii w codziennej praktyce na przestrzeni lat opracowano liczne algorytmy wykorzystujące wybrane struktury dermatoskopowe. Pierwszym z nich była dermatoskopowa reguła ABCD, będąca skalą liczbową opartą na ocenie symetrii, brzegów, kolorów oraz występowania wybranych struktur dermatoskopowych i przeliczeniu ich na wartości matematyczne z wykorzystaniem przypisanych do każdej cechy wartości wagowych [5].
Ze względu na skomplikowanie opracowano prostsze metody. Jedną z nich jest bardzo popularna siedmiopunktowa skala, zmodyfikowana w 2011 r. przez Argenziano (tab. 2). Jej zastosowanie polega na aktywnym poszukiwaniu siedmiu cech w ocenianej zmianie. W przypadku stwierdzenia występowania co najmniej jednej wskazane jest usunięcie zmiany w związku z podejrzeniem czerniaka. Skala charakteryzuje się prostotą w zastosowaniu oraz wysoką czułością (87,8%) i specyficznością (74,5%) [6].
Tab. 2. Zmodyfikowana siedmiopunktowa skala
| Atypowa siatka barwnika |
| Niebiesko-biały welon |
Atypowy wzorzec naczyniowy:
|
| Nieregularne kropki lub globule (co najmniej trzy) |
| Nieregularne linie promieniste lub pseudopodia |
| Nieregularne plamy |
Regresja:
|
Zastosowanie siedmiopunktowej skali wiąże się z pewnymi ograniczeniami. Przede wszystkim ma on zastosowanie jedynie w przypadku zmian zlokalizowanych na skórze gładkiej. Dodatkowo jej czułość może być ograniczona w przypadku zmian bezbarwnikowych i zmian guzowych. Musimy też pamiętać, że algorytm ten przygotowano z myślą o różnicowaniu pomiędzy znamieniem barwnikowym a czerniakiem i jego celem nie jest rozpoznanie zmian niemelanocytarnych.

W przypadku zmian pozbawionych barwnika możemy zastosować trzystopniowy algorytm prognoza bez barwnika (ryc. 11). Pierwszym krokiem jest ocena obecności owrzodzenia (bez wywiadu urazu) lub białych struktur: białych, lśniących linii, w przypadku zmian guzowych – białych kół, białych bezstrukturalnych obszarów. W przypadku gdy są one nieobecne, przechodzimy do drugiego kroku oceny: czy zmiana jest uniesiona czy płaska, i do oceny naczyń krwionośnych. Naczynia polimorficzne oceniamy pod kątem obecności naczyń w kształcie kropek (ich obecność wskazuje na melanocytarne pochodzenie zmiany). W zmianach guzkowych w przypadku niespecyficznego rozmieszczenia naczyń musimy rozważyć czerniaka jako potencjalną diagnozę [7] (ryc. 12A–15B).

Ryc. 12A–B. Naczynia w kształcie kropek (A) i zatoki (B)

Ryc. 13A–F. Naczynia linijne (A), naczynia w kształcie spinki do włosów (B), naczynia przecinkowate (C), naczynia serpentynowate (D), naczynia helikalne (E), naczynia kłębuszkowate (F)

Ryc. 14A–F. Naczynia rozmieszczone niespecyficznie (A), naczynia skupione (B), naczynia ułożone w kształcie sznura pereł (C), naczynia ułożone linijnie (D), naczynia ześrodkowane (E), naczynia ułożone promieniście (F)

Ryc. 15A–B. Naczynia siateczkowate (A), naczynia drzewkowate (B)
Warto też pamiętać o regule Blue-black. Znajduje ona zastosowanie w przypadku zmian guzkowych. Polega ona na poszukiwaniu czarnego i niebieskiego koloru. Ta prosta zasada w połączeniu z klasycznymi kryteriami diagnostycznymi czerniaka pozwala rozpoznać 94% czerniaków guzkowych, jednocześnie jedynie 68% zmian guzowych okazało się zmianami łagodnymi, co w przypadku trudnych w diagnozie guzów jest wyjątkowym wynikiem [8].
Podsumowanie
Dermatoskopia jest aktualnie niezbędnym narzędziem we wczesnej diagnostyce czerniaka. Musimy pamiętać, że jest to badanie dodatkowe i jeżeli dane uzyskane z wywiadu sugerują, że zmiana ma charakter złośliwy, nie możemy ich ignorować (np. nowe znamię u osoby w podeszłym wieku) [9].
Zastosowanie dermatoskopii w codziennej praktyce wymaga jednak przynajmniej podstawowego szkolenia. Użycie dermatoskopu bez podstawowej wiedzy prowadzi do zmniejszenia czułości badania i zwiększa ryzyko przeoczenia czerniaka. Algorytmy diagnostyczne są pomocne w szybszej nauce dermatoskopii, zwiększenie czułości jest obarczone zwiększeniem liczby zmian wyciętych w celu rozpoznania jednego czerniaka. Jest to jednak akceptowalna cena za zwiększenie czułości diagnostycznej z mniej więcej 75% w przypadku badania klinicznego nieuzbrojonym okiem do ponad 90% w przypadku dodania badania dermatoskopem [10]. Wraz z nabieraniem doświadczenia zwiększamy także swoją czułość. Dodatkowo algorytmy wiążą się z pewnymi ograniczeniami opisanymi powyżej i nie znajdują zastosowania w każdej sytuacji.
W przypadku diagnozy czerniaka na skórze twarzy warto pamiętać o siedmiu cechach zmiany łagodnej skóry twarzy [11], a w przypadku skóry akralnej sięgnąć po algorytm BRAFF [12].
Piśmiennictwo
- Dinnes J, Deeks JJ, Chuchu N i wsp. Dermoscopy, with and without visual inspection, for diagnosing melanoma in adults. Cochrane Database Syst Rev 2018; 12 (12): CD011902.
- Zalaudek I, Kittler H, Marghoob AA i wsp. Time required for a complete skin examination with and without dermoscopy: a prospective, randomized multicenter study. Arch Dermatol 2008; 144 (4): 509–513.
- Carrera C, Marchetti MA, Dusza SW i wsp. Validity and reliability of dermoscopic criteria used to differentiate nevi from melanoma: a web-based International Dermoscopy Society study. JAMA Dermatol 2016; 152 (7): 798–806.
- Kittler H, Marghoob AA, Argenziano G i wsp. Standardization of terminology in dermoscopy/dermatoscopy: results of the third consensus conference of the International Society of Dermoscopy. J Am Acad Dermatol 2016; 74 (6): 1093–1106.
- Nachbar F, Stolz W, Merkle T i wsp. The ABCD rule of dermatoscopy. High prospective value in the diagnosis of doubtful melanocytic skin lesions. J Am Acad Dermatol 1994; 30 (4): 551–559.
- Argenziano G, Catricalà C, Ardigo M i wsp. Seven-point checklist of dermoscopy revisited. Br J Dermatol 2011; 164 (4): 785–790.
- Rosendahl C, Cameron A, Tschandl P i wsp. Prediction without pigment: a decision algorithm for non-pigmented skin malignancy. Dermatol Pract Concept 2014; 4 (1): 59–66.
- Argenziano G, Longo C, Cameron A i wsp. Blue-black rule: a simple dermoscopic clue to recognize pigmented nodular melanoma. Br J Dermatol 2011; 165 (6): 1251–1255.
- Zalaudek I, Schmid K, Marghoob AA i wsp. Frequency of dermoscopic nevus subtypes by age and body site: a cross-sectional study. Arch Dermatol 2011; 147 (6): 663–670.
- Kittler H, Pehamberger H, Wolff K, Binder M. Diagnostic accuracy of dermoscopy. Lancet Oncol 2002; 3 (3): 159–165.
- Tschandl P, Gambardella A, Boespflug A i wsp. Seven non-melanoma features to rule out facial melanoma. Acta Derm Venereol 2017; 97 (10): 1219–1224.
- Lallas A, Kyrgidis A, Koga H i wsp. The BRAAFF checklist: a new dermoscopic algorithm for diagnosing acral melanoma. Br J Dermatol 2015; 173 (4): 1041–1049.