Wady i choroby stóp według Mortona i ich wpływ na powstawanie zaburzeń przeciążeniowych w obrębie stopy
Wady stóp — te rzadsze, widoczne natychmiast po urodzeniu, np. stopa końsko-szpotawa, jak i te powszechne, ujawniające się po pionizacji, np. zaburzenia pierwszego promienia sugerujące obraz stopy płasko-koślawej w chorobie Mortona czy w stopie typu PME (primus metatarsus elewatus) — są najczęściej występującymi uszkodzeniami wrodzonymi, przypuszczalnie genetycznymi, w narządzie ruchu człowieka.
Wady stóp w sposób oczywisty mogą wpływać na funkcję stopy i jej wtórne przeciążenia, a także na przestrzeni życia człowieka na statykę i dynamikę układu ruchowego całego ciała.
Przedstawione w niniejszym artykule schorzenia stóp są związane z nazwiskiem Mortona. Wszystkie mają istotny negatywny wpływ na powstawanie wtórnych zaburzeń i chorób w obrębie struktur stopy i mogą być uważane za ich czynnik przyczynowy.
Jest kilka wad i chorób stóp określanych nazwiskiem Mortona i co niezwykłe, opisanych przez różnych badaczy o tym samym nazwisku. Historycznie to od ich nazwisk choroby te wzięły nazwę, co do dzisiaj jest źródłem nieporozumień.
W 1876 r. Thomas Morton opisał ból przodostopia (metatarsalgia Mortona, nerwiak Mortona, neuralgia Mortona). Paradoksalnie przyjęła się nazwa metatarsalgia lub nerwiak z nazwiskiem Mortona, chociaż przed T. Mortonem chorobę tę opisał w 1835 r. Filippo Civinini, a w 1845 r. Lewis Durlacher. W Polsce do dzisiaj uważa się powyższe schorzenie za najczęstszą przyczynę bólu śródstopia – niesłusznie [1].
W latach 1927–1937 Dudley Joy Morton, wybitny amerykański ortopeda, opisał chorobę Mortona (stopę Mortona) oraz palec Mortona [2, 3].
Z powyższych trzech zaburzeń budowy stopy związanych z nazwiskiem Mortona najrzadziej występuje nerwiak. Ma on też najmniejsze znaczenie kliniczne, stąd opisano go w dalszej kolejności.

Ryc. 1. Stopa i palec Mortona z widocznym wtórnym zniekształceniem stawu śródstopno-palcowego palucha (hallux valgus) – materiały własne
Szczególne znaczenie w podologii i ortopedii mają dwie pozostałe wady stóp – choroba Mortona (stopa Mortona) i palec Mortona. Jako wady wrodzone stanowią najwcześniejszy (dosłownie od pierwszego kroku) czynnik patogenetyczny przeciążeń w obrębie stóp. Są kluczem do zrozumienia zarówno jednego z powszechnych mechanizmów prowokowania wtórnych chorób stóp (np. palucha koślawego), jak i przeciążeń w wyższych piętrach narządu ruchu u osób dorosłych (np. zespołu mięśnia gruszkowatego czy zmian zwyrodnieniowych stawów i kręgosłupa). Stanowią więc znaczący element przeciążający w całym narządzie ruchu (czynnik choroby przeciążeniowej), o czym będzie mowa w kolejnym artykule.
Choroba Mortona (stopa Mortona, Greek foot)
Jest to wada wrodzona stopy, zwykle obustronna. Według różnych źródeł występuje u 10–50% populacji [2]. W statystykach własnych stwierdzono ją u 23,5% badanych.
Zgodnie z obrazami i rzeźbami historycznymi choroba Mortona jest zaburzeniem towarzyszącym człowiekowi od zawsze. Nie jest to zaburzenie cywilizacyjne, chociaż przeciążenia cywilizacyjne niewątpliwie potęgują jego objawy (ryc. 1, 2).
Miejscowe objawy kliniczne
Powyższa wada stopy jest przyczyną największej liczby dolegliwości bólowych przodostopia, często mylnie rozpoznawanych jako nerwiak Mortona.
Występuje tu bolesność przodostopia w czasie chodzenia lub dłuższego stania, zazwyczaj ustępująca w trakcie odpoczynku. Bóle pochodzą od przeciążonej głowy drugiej kości śródstopia lub z ucisku istniejących w tej okolicy modzeli i narastają podczas nacisku ciężaru ciała lub uciskania palpacyjnego tej okolicy. Poza bólem występuje szereg objawów klinicznych.

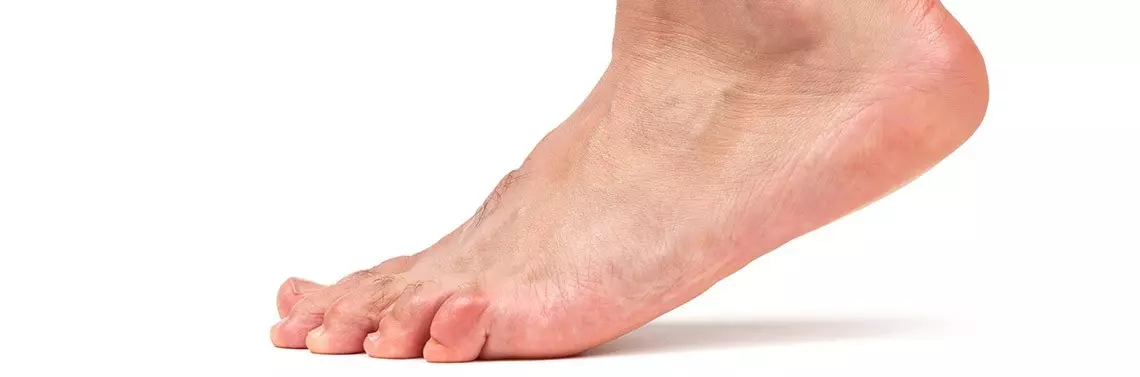
Ryc. 2. Hiperpronacja stopy w fazie podporu i propulsji
Skrócenie pierwszej kości śródstopia w stosunku do drugiej
Widoczne jest:
- wydłużenie pierwszej i skrócenie drugiej przestrzeni międzypaliczkowej w stosunku do pierwszej (początek tej ostatniej znajduje się dalej od pięty niż od przestrzeni pierwszej);
- „przodowanie” głowy i stawu śródstopno-palcowego drugiej kości śródstopia w stosunku do kości pierwszej i stawu śródstopno-paliczkowego palucha, szczególnie przy maksymalnym biernym zgięciu podeszwowym palców stopy i w obrazie RTG (ryc. 3).

Ryc. 3. RTG stopy – widoczne skrócenie pierwszej kości śródstopia
Hipermobilność (nadruchomość) pierwszego promienia śródstopia
Dotyczy zarówno stawu śródstopno-paliczkowego palucha, jak i stawu śródstopno-klinowatego. Ich nadruchomość można obserwować głównie u osób młodych ze stopą Mortona, przeciążenia związane z nieprawidłową dynamiką szybko prowadzą bowiem do koślawienia osi stawu śródstopno-paliczkowego palucha i wczesnych zmian zwyrodnieniowych (bunion). Te z kolei w późniejszym okresie są przyczyną hipermobilności stawu.
Modzele stóp
Są to zrogowaciałe masy naskórkowe tworzące charakterystyczne zgrubienia i wyrośla na podeszwie stóp. W chorobie Mortona typowo występują pod głową drugiej i trzeciej kości śródstopia oraz na przyśrodkowej powierzchni palucha. Są skutkiem przeniesienia punktu podporu stopy z pierwszej kości śródstopia na drugą podczas wolnego chodu i stania, a w fazie aktywnego odbicia, podczas szybkiego chodu i biegu – na przyśrodkową powierzchnię palucha. Często pozornie sugerują płaskostopie poprzeczne (ryc. 4).

Ryc. 4. Modzele na przyśrodkowej powierzchni palucha oraz pomiędzy drugą i trzecią kością śródstopia pozornie sugerujące płaskostopie poprzeczne
Zaburzenia biomechaniki stopy w statyce – pozorne płaskostopie
Podczas stania i wolnego chodu (poniżej 60 kroków na minutę) przy dłuższej drugiej kości śródstopia w stosunku do pierwszej następuje przeciążenie drugiego i trzeciego promienia stopy, natomiast nie dochodzi do prawidłowego obciążania promienia pierwszego, w tym palucha. Cofnięty pierwszy staw śródstopno-paliczkowy powoduje, że podczas stania oraz w trakcie propulsji paluch traci możliwość odbicia od podłoża, a większość siły odbicia przejmuje głowa dłuższej, drugiej kości śródstopia, drugi staw śródstopno-paliczkowy i palec drugi, co prowadzi do ich przeciążeń. Widocznym skutkiem nieprawidłowego obciążania głowy drugiej i często trzeciej kości śródstopia jest modzel na ich wysokości pod podeszwą stopy oraz obraz płaskostopia poprzecznego.
Ze względu na niewielką wydolność mięśnia zginacza palców od drugiego do piątego chód jest niewydolny, w skrajnych przypadkach bez propulsji, określany jako chodzenie na łyżwach. Z kolei obniżona stabilizacja lub hipermobilność dolnego stawu skokowego powoduje w pozycji stojącej hiperpronację stopy i wizualny brak lub zmniejszenie sklepienia podłużnego. Ponieważ rutynowo bada się stopę w pozycji stojącej, a nie w dynamice, dlatego stopa Mortona jest nagminnie mylona ze stopą płaską.
Zaburzenia biomechaniki stopy w dynamice
Zaburzenia w dynamice kończyn są najbardziej znaczącym skutkiem nieprawidłowości budowy stopy przedstawionych powyżej. Powyższy mechanizm obciążania przodostopia w pozycji stojącej ulega zmianie podczas szybkiego chodu lub biegu. Czynności te wymagają aktywnego odbicia z palucha, będącego najważniejszą strukturą odpowiedzialną za propulsję stopy. Aby wysunąć paluch przed palec drugi i umożliwić mu efektywny kontakt z podłożem, kończyna dolna wykonuje dwa manewry: po pierwsze – ustawia się w rotacji zewnętrznej, po drugie – dokonuje pronacji stopy. Pierwszy ruch zachodzi aż w stawie biodrowym, drugi – w stawie skokowym dolnym. Powyższe mechanizmy umożliwiają z jednej strony wysunięcie palucha do przodu, z drugiej – przyspieszenie kontaktu pierwszego promienia z podłożem, bowiem pomimo istniejącej wady budowy stopy kontakt palucha z podłożem jest niezbędny do efektywnego, szybkiego chodzenia i biegania. Jak widać na załączonym zdjęciu, hiperpronacja występuje podczas obciążania stopy, a zanika przy jej odciążeniu (ryc. 5).

Ryc. 5. Hiperpronacja stopy w fazie podporu i propulsji
Niestety, mechanizmy te niosą określone konsekwencje. Rotacja zewnętrzna stopy i nieosiowe, boczne obciążanie palucha powodują obok wspomnianego już charakterystycznego modzela na jego przyśrodkowej powierzchni wyważanie palucha w stawie śródstopno-paliczkowym w kierunku koślawości, aż do powstania obrazu hallux valgus.
Kolejnym poważnym skutkiem jest niestabilność przyśrodkowo-boczna stopy. Jak przy wspomnianym chodzeniu na łyżwach podczas szybkiego chodu i biegu stopy naprzemiennie przechylają się w kierunku pronacji i supinacji, przeciążając więzadła boczne i przyśrodkowe stawu skokowego. W zależności od czynników indywidualnych pacjent może chodzić bardziej na zewnętrznych lub wewnętrznych krawędziach stóp, lub chodem kołyszącym. Nawet jeśli obie kończyny są równej długości, jedna z nóg zachowuje się tak, jakby była krótsza. Zmienia to determinanty chodu dotyczące stawów biodrowych i miednicy i powoduje przeniesienie przeciążeń na kręgosłup lędźwiowo-krzyżowy, obręcz barkową i odcinek szyjny. W pozycji stojącej niestabilny staw skokowy dolny najczęściej ustawia się w pronacji, sugerując obraz stopy płasko-koślawej.
Następnym elementem patologicznym jest przeciążanie mięśnia gruszkowatego, odpowiedzialnego za ustawianie przy każdym kroku kończyny dolnej, w tym stopy, w rotacji zewnętrznej. Stanowi to jeden z powszechnych mechanizmów powstawania zespołu mięśnia gruszkowatego.
Podsumowując, zgodnie z doniesieniami wielu autorów choroba Mortona może być przyczyną zaburzeń i chorób stóp o charakterze przeciążeniowym, takich jak: koślawość palucha, koślawość stawu skokowego, hipermobilność i przeciążenie stawu środstopno-palcowego palucha i stawu skokowego dolnego, płaskostopie poprzeczne, płaskostopie podłużne elastyczne, tzw. zapalenie rozcięgna podeszwowego prowokujące ostrogę piętową, złamania marszowe kości stopy, palce młotkowate, modzele i odciski, a także choroby paznokcia palucha (paznokieć wrastający, wkręcający, rurkowaty) itp. [4–10]. Warto podkreślić, że wiele z wymienionych zaburzeń, będących następstwem choroby Mortona, było do tej pory niewłaściwie uważane za skutek przeciążeń cywilizacyjnych lub następstwo zaburzeń genetycznych (np. paluch koślawy).
Konieczność właściwego rozpoznania stopy Mortona ma znaczenie szczególnie w aspekcie nagminnego diagnozowania jej jako stopy płaskiej lub płasko-koślawej i przepisywania wkładek z twardym podparciem łuku podłużnego. W przypadku stopy Mortona jest to oczywista nieprawidłowość, bowiem leczenie jej wymaga indywidualnie dobranego podparcia pierwszego promienia.
Palec Mortona
W tej chorobie palec drugi jest dłuższy niż paluch. Wada ta jest jedną z najpowszechniejszych nieprawidłowości budowy stopy o uwarunkowaniu genetycznym. Występuje u 10–30% populacji ludzkiej i niestety rzadko jest kojarzona z jakąkolwiek patologią [11].
Nadmierna długość palca drugiego powoduje bardzo podobne zaburzenia statyki, dynamiki i biomechaniki stopy i identyczne następstwa przeciążeniowe w jej obrębie jak choroba Mortona, stąd nie są one opisane osobno. Zresztą obie wady często współwystępują. Palec Mortona jest znaczącą przyczyną wtórnych zmian przeciążeniowych stopy i innych części narządu ruchu, zaburzeń funkcji chodu, przy czym wymieniane powszechnie czynniki cywilizacyjne (obuwie, podłoże, zawód itp.) takie przeciążenia znamiennie potęgują.
Do XIX w. palec Mortona był uważany za oznakę szlachetnego urodzenia lub inteligencji (często spotyka się rzeźby i obrazy osób z tą wadą z tego okresu. Przykłady: Statua Wolności w Nowym Jorku czy Narodziny Wenus Botticellego).
Nerwiak Mortona (neuralgia Mortona, metatarsalgia Mortona)
Choroba ta jest następstwem drażnienia struktur gałęzi nerwu podeszwowego, zazwyczaj w okolicy drugiej–czwartej kości śródstopia, skutkującego rozrostem miejscowej tkanki patologicznej i pogrubieniem struktur nerwu z objawami ciasnoty wewnątrztkankowej. Niektórzy uważają, że przyczyną choroby jest wrodzone zwiększenie wymiaru poprzecznego gałęzi nerwu podeszwowego [12].
Struktury nerwowe są usytuowane powierzchownie nad podeszwą w tkance podskórnej, tuż nad podściółką tłuszczową, w sąsiedztwie tętnic i żył. Ponad gałęziami nerwu przechodzi głębokie więzadło poprzeczne śródstopia i tworzy strop dla przedziału nerwu. Podczas chodzenia podłoże wywiera ucisk od dołu na gałęzie nerwu, a więzadło uciska od góry. Z kolei obniżone struktury kości śródstopia ograniczają przestrzenie boczne pnia nerwu. Następstwem jest zjawisko usidlenia (cieśni) struktur nerwowych dające objawy neuropraksji.
Schorzenie występuje cztery–pięć razy częściej u kobiet. Klinicznie ujawnia się zwykle ok. 50. roku życia, najczęściej w związku z fizjologicznym obniżeniem sklepienia poprzecznego, przeciążeniami, uciskiem obuwia, urazami lub chorobami innych struktur stopy.
Zmiany opisane powyżej stanowią przyczynę ok. 9% bólów przodostopia, występują jednak stosunkowo rzadko. Najczęściej dochodzi tylko do podrażnienia gałęzi nerwu podeszwowego wspólnego palców, bez objawów kompresji, pogrubienia i odczynu tkankowego. Czasem w obrębie nerwu dochodzi do zmian zapalnych lub zwyrodnieniowych. Sama istota histologiczna zgrubienia nie ma charakteru nowotworowego i określenie go mianem nerwiaka ma wyłącznie znaczenie zwyczajowe. Mimo że nazwa „nerwiak” podana przez Thomasa Mortona w XIX w. nie jest poprawna, utrwaliła się w umysłach pacjentów, lekarzy i terapeutów jako określenie niemal każdego bólu śródstopia.
Zjawisko ciasnoty i kompresji może zostać pogłębione czynnikami zewnętrznymi, przede wszystkim zbyt ciasnym obuwiem z wysokimi obcasami i wąskimi noskami, obuwiem narciarskim czy do biegania (czasami sama zmiana obuwia na szersze przynosi ulgę).
Objawy kliniczne
Dominującym objawem jest piekący ból śródstopia pomiędzy trzecim a czwartym palcem stopy, mogący wystąpić również pomiędzy pozostałymi palcami, szczególnie podczas obciążania. Czasami występują drętwienia i ubytki czuciowe w obrębie śródstopia i palców.
W badaniu można wyczuć palpacyjnie punkt maksymalnej bolesności, a czasami guzek w obrębie podeszwy stopy, najczęściej pomiędzy trzecim a czwartym promieniem śródstopia. W rozpoznaniu są przydatne specjalistyczne testy prowokacyjne Gansslena i Muldera. Wykonanie MRI lub USG stopy może, lecz nie musi, potwierdzić diagnozę kliniczną.
Dolegliwości związane z nerwiakiem z reguły prowadzą do zaburzeń biomechaniki stopy, procesów kompensacyjnych i adaptacyjnych w jej obrębie, zaburzeń statyki, dynamiki chodu oraz przeciążeń w wyższych piętrach narządu ruchu.
Jak już wspomniano, rozpoznanie nerwiaka należy stosować bardzo ostrożnie ze względu na to, że szereg powszechnych wad stóp, w tym opisana choroba Mortona, daje bardzo podobne dolegliwości przy diametralnie odmiennym postępowaniu leczniczym.
Na marginesie, jest doprawdy paradoksem medycyny, że powyższe stosunkowo rzadkie schorzenie stopy, powierzchownie opisane i nieprawidłowo określone jako nerwiak przez mało znanego autora Thomasa Mortona, wpisuje się do historii medycyny i przyćmiewa swoją nazwą nie tylko nieporównywalnie bardziej znaczące choroby, ale też ich odkrywcę, wybitnego ortopedę Dudleya Joya Mortona, z racji prozaicznej zbieżności nazwisk. Świadomość tych nieprawidłowości jest istotna nie tylko z racji rzetelności historycznej, lecz także dla uniknięcia błędów nomenklaturowych, znaczących w diagnostyce i terapii schorzeń podologicznych.
Podsumowanie
Opisane choroby są proste w diagnostyce, a ich rozpoznawanie i leczenie niesłychanie ważne. Wraz z innymi wadami stóp stanowią prawdopodobnie jedne z najistotniejszych czynników przyczynowych zaburzeń funkcjonalnych i morfologicznych w całym narządzie ruchu. W ich leczeniu stosuje się szereg metod i technik należących do medycyny manualnej. Właściwe rozpoznanie chorób i zastosowanie prawidłowego leczenia mogą cofnąć wspomniane zaburzenia lub zapobiec ich nawrotom, a postępowanie fizjoterapeutyczne uczynić przyczynowym, rokującym trwałą poprawą.
Piśmiennictwo dostępne w Redakcji Czasopisma